פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי

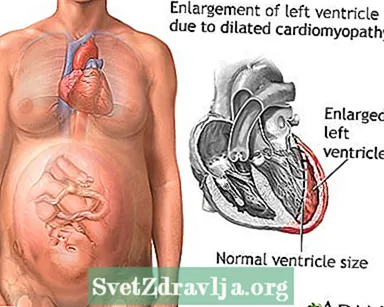
פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי איז אַ זעלטן דיסאָרדער אין וואָס די האַרץ פון אַ שוואַנגער פרוי ווערט וויקאַנד און ענלאַרגעד. עס אַנטוויקלט בעשאַס די לעצטע חודש פון שוואַנגערשאַפט אָדער אין 5 חדשים נאָך די בייבי.
קאַרדיאָמיאָפּאַטהי אַקערז ווען עס איז שעדיקן צו די האַרץ. ווי אַ רעזולטאַט, די האַרץ מוסקל ווערט שוואַך און פּאָמפּע נישט געזונט. דעם אַפעקץ די לונגען, לעבער און אנדערע גוף סיסטעמען.
פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי איז אַ פאָרעם פון דיילייטאַד קאַרדיאָמיאָפּאַטהי אין וואָס קיין אנדערע גרונט פון האַרץ וויקאַנינג קענען זיין געפֿונען.
עס קען פּאַסירן ביי טשיילדבערינג וואָמען אין קיין עלטער, אָבער עס איז מערסט אָפט נאָך 30 יאָר.
ריזיקירן סיבות פֿאַר די צושטאַנד אַרייַננעמען:
- אַביסאַטי
- פערזענלעכע געשיכטע פון קאַרדיאַק דיסאָרדערס אַזאַ ווי מיאָקאַרדיטיס
- נוצן פון זיכער מעדאַסאַנז
- סמאָוקינג
- אלקאהאליזם
- קייפל שוואַנגערשאַפט
- עלטע יארן
- פּרעקקלאַמפּסיאַ
- אפריקאנער אמעריקאנער אַראָפּגאַנג
- נעבעך דערנערונג
סימפּטאָמס קען זיין:
- מידקייט
- געפיל פון האַרץ רייסינג אָדער סקיפּינג ביץ (פּאַלפּיטיישאַנז)
- געוואקסן ורינאַטיאָן פון נאַכט (נאָקטוריאַ)
- שאָרטנאַס פון אָטעם מיט טעטיקייט און ווען איר ליגן פלאַך
- געשווילעכץ פון די אַנגקאַלז
בעשאַס אַ גשמיות עקסאַם, די געזונט זאָרגן שפּייַזער וועט קוקן פֿאַר וואונדער פון פליסיק אין די לונגען דורך אָנרירן און טאַפּינג מיט די פינגער. א סטעטאָסקאָפּ וועט ווערן גענוצט צו הערן פֿאַר לונג קראַקאַלז, אַ גיך האַרץ טעמפּאָ אָדער אַבנאָרמאַל האַרץ סאָונדס.
די לעבער קען זיין ענלאַרגעד און האַלדז וועינס קענען זיין געשוואָלן. בלוט דרוק קען זיין נידעריק אָדער קען פאַלן ווען איר שטיין אַרויף.
האַרץ ינלאַרדזשמאַנט, קאַנדזשעסטשאַן פון די לונגען אָדער וועינס אין די לונגען, דיקריסט קאַרדיאַק פּראָדוקציע, דיקריסט באַוועגונג אָדער פאַנגקשאַנינג פון די האַרץ, אָדער האַרץ דורכפאַל קען זיין געוויזן אויף:
- קאַסטן רענטגענ-שטראַל
- קאַסטן סקאַן פון קאַסטן
- קאָראַנערי אַנגיאָגראַפי
- עטשאָקאַרדיאָגראַם
- יאָדער האַרץ יבערקוקן
- קאַרדיאַק מרי
א האַרץ ביאָפּסי קען העלפֿן צו באַשליסן אויב די גרונט סיבה פון קאַרדיאָמיאָפּאַטהי איז אַ ינפעקציע פון די האַרץ מוסקל (מיאָקאַרדיטיס). אָבער, דעם פּראָצעדור איז נישט זייער אָפט.
א פרוי קען דאַרפֿן צו בלייַבן אין די שפּיטאָל ביז אַקוטע סימפּטאָמס פאַרגיסן.
ווייַל עס איז זייער אָפט מעגלעך צו ומקערן האַרץ פונקציאָנירן, און די וואָמען וואָס האָבן דעם צושטאַנד זענען אָפט יונג און אַנדערש געזונט, זאָרגן איז אָפט אַגרעסיוו.
ווען ערנסט סימפּטאָמס פאַלן, דאָס קען אַרייַננעמען עקסטרעם טריט אַזאַ ווי:
- ניצן אַ הילף הילף פּאָמפּע (אַאָרטיק קאַונערפּולסיישאַן באַלאָן, לינקס ווענטריקולאַר הילף מיטל)
- יממונאָסופּפּרעססיווע טעראַפּיע (אַזאַ ווי מעדאַסאַנז געניצט צו מייַכל ראַק אָדער פאַרמייַדן רידזשעקשאַן פון אַ טראַנספּלאַנטיד אָרגאַן)
- האַרץ טראַנספּלאַנט אויב עס בלייבן שטרענג קאַנדזשעסטיוו האַרץ דורכפאַל
פֿאַר רובֿ וואָמען, אָבער, דער הויפּט פאָוקיסיז אויף ריליווינג די סימפּטאָמס. עטלעכע סימפּטאָמס פאַרשווינדן זיך אָן באַהאַנדלונג.
אָפט געניצט אין מעדיסינעס:
- דיגיטאַליס צו פארשטארקן די פּאַמפּינג פיייקייַט פון די האַרץ
- דייורעטיקס ("וואַסער פּילז") צו באַזייַטיקן וידעפדיק פליסיק
- ביתא-בלאַקערז מיט נידעריק דאָזע
- אנדערע מעדאַקיישאַנז פֿאַר בלוט דרוק
א נידעריק-זאַלץ דיעטע קען זיין רעקאַמענדיד. פלויד קען זיין ריסטריקטיד אין עטלעכע קאַסעס. אַקטיוויטעטן, אַרייַנגערעכנט שוועסטערייַ די בעיבי, קען זיין לימיטעד ווען סימפּטאָמס אַנטוויקלען.
טעגלעך ווייינג קען זיין רעקאַמענדיד. א וואָג געווינען פון 1,5 צו 2 קילאָגראַמס אָדער מער פֿאַר 1 אָדער 2 טעג קען זיין אַ צייכן פון פליסיק בילד.
וואָמען וואָס רייכערן און טרינקען אַלקאָהאָל וועט זיין אַדווייזד צו האַלטן, ווייַל די כאַבאַץ קענען מאַכן די סימפּטאָמס ערגער.
עס זענען עטלעכע מעגלעך רעזולטאַטן אין פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי. עטלעכע וואָמען בלייבן סטאַביל פֿאַר לאַנג פּיריאַדז, און אנדערע סלאָולי ערגער.
אנדערע ווערן זייער געשווינד ערגער און קען זיין קאַנדאַדייץ פֿאַר אַ האַרץ טראַנספּלאַנט. בעערעך 4% פון מענטשן וועט דאַרפן האַרץ טראַנספּלאַנטיישאַן און 9% קען שטאַרבן פּלוצלינג אָדער שטאַרבן פֿון קאַמפּלאַקיישאַנז פון דער פּראָצעדור.
די דערוואַרטונג איז גוט ווען אַ פרוי 'ס האַרץ קערט צו נאָרמאַל נאָך די בעיבי איז געבוירן. אויב די האַרץ בלייבט אַבנאָרמאַל, צוקונפֿט שוואַנגערשאַפט קען רעזולטאַט אין האַרץ דורכפאַל. עס איז נישט באַוווסט ווי צו פאָרויסזאָגן ווער וועט צוריקקריגן און וואָס וועט אַנטוויקלען שטרענג האַרץ דורכפאַל. אַרויף צו וועגן האַלב פון וואָמען וועט צוריקקריגן גאָר.
וואָמען וואָס אַנטוויקלען קאַרדיאָמיאָפּאַטהי פּעריפּאַרטום האָבן אַ הויך ריזיקירן צו אַנטוויקלען די זעלבע פּראָבלעם מיט צוקונפֿט פּרעגנאַנסיז. די ריקעראַנס קורס איז וועגן 30%. דעריבער, וואָמען וואָס האָבן דעם צושטאַנד זאָל דיסקוטירן געבורט קאָנטראָל מעטהאָדס מיט זייער שפּייַזער.
קאַמפּלאַקיישאַנז אַרייַננעמען:
- קאַרדיאַק ערידמיאַז (קענען זיין דעדלי)
- קאָנגעסטיווע האַרץ דורכפאַל
- קלאַט פאָרמירונג אין די האַרץ וואָס קענען עמבאָליזירן (אַרומפאָרן צו אנדערע טיילן פון דעם גוף)
רופן דיין שפּייַזער אויב איר זענט דערווייַל שוואַנגער אָדער לעצטנס געבורט צו אַ בעיבי און טראַכטן איר קען האָבן סימנים פון קאַרדיאָמיאָפּאַטהי.
באַקומען מעדיציניש הילף גלייך אויב איר אַנטוויקלען ווייטיק אין קאַסטן, פּאַלפּיטיישאַנז, פיינטנאַס אָדער אנדערע נייַע אָדער אַניקספּליינד סימפּטאָמס.
עסן אַ געזונט-באַלאַנסט דיעטע און רעגולער געניטונג צו האַלטן דיין האַרץ שטאַרק. ויסמיידן סיגערעץ און אַלקאָהאָל. דיין שפּייַזער קען רעקאָמענדירן איר צו ויסמיידן שוואַנגער ווידער אויב איר האָט אַ האַרץ דורכפאַל בעשאַס אַ פריערדיקן שוואַנגערשאַפט.
קאַרדיאָמיאָפּאַטהי - פּעריפּאַרטום; קאַרדיאָמיאָפּאַטהי - שוואַנגערשאַפט
 האַרץ - אָפּטיילונג דורך די מיטל
האַרץ - אָפּטיילונג דורך די מיטל האַרץ - פראָנט מיינונג
האַרץ - פראָנט מיינונג פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי
פּעריפּאַרטום קאַרדיאָמיאָפּאַטהי
Blanchard DG, Daniels LB. קאַרדיאַק חולאתן. אין: Resnik R, Lockwood CJ, Moore TR, Greene MF, Copel JA, Silver RM, eds. קרעאַסי און רעסניק ס מוטער-פיטאַל מעדיסינע: פּרינסיפּלעס און פּראַקטיס. 8 טע עד. פילאדעלפיע, פּא: עלסעוויער; 2019: טשאַפּ 52.
McKenna WJ, Elliott PM. דיסעאַסעס פון די מייאַקאַרדיום און ענדאָוקאַרדיום. אין: Goldman L, Schafer AI, eds. גאָלדמאַן-סעסיל מעדיסינע. 26 סטע עד. פילאדעלפיע, פּא: עלסעוויער; 2020: טשאַפּ 54.
Silversides CK, Warnes CA. שוואַנגערשאַפט און האַרץ קרענק. אין: Zipes DP, Libby P, Bonow RO, Mann DL, Tomaselli GF, Braunwald E, eds. Braunwald's Heart Disease: א לערנבוך פון קאַרדיאָווואַסקיאַלער מעדיצין. 11 טע עד. פילאדעלפיע, פּא: עלסעוויער; 2019: טשאַפּ 90.

